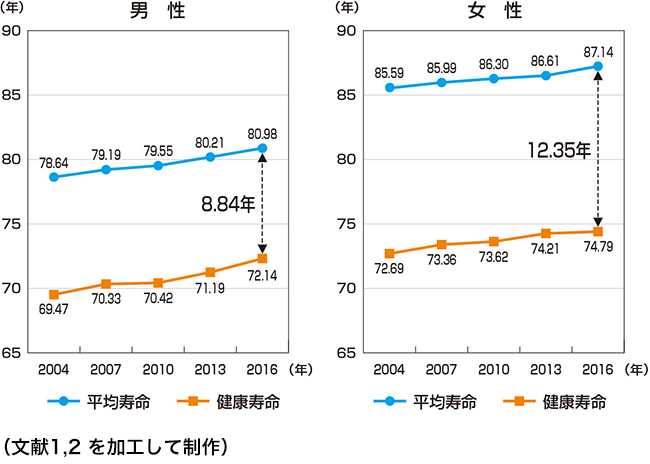
団塊世代の高齢化と75歳以上の死亡率低下により、超高齢社会が続き高齢者多死社会が今後数十年で進みます。平均寿命は年々延伸していますが、健康寿命は伸び悩んでおり、男性で約9年、女性で約12年の不健康な期間が存在します(図)1, 2。健康寿命の延伸が重要課題ですが、同時に要介護者への支援の充実も必要であると考えられます。慢性疾患や身体機能の低下により、通院困難だが入院加療は必要のない方、あるいは入院を希望されない方の療養生活は、一般的には自宅か施設で行われます。このため、在宅医療ニーズは今後さらに高まることが予測されており、地域医療を担うすべての医療者に取り組みが求められます。今回は、要介護状態での在宅療養において常に課題となる排便管理について概説します。
図
平均寿命と健康寿命の推移
+ 拡大する




