尿酸の測定と高尿酸血症の病型分類1,2)
高尿酸血症の病型分類は、尿中尿酸排泄量(尿酸産生量の代替)と尿中への尿酸排泄能により行われます。
- 血中の尿酸値の測定は、高尿酸血症の診断に必須であり、治療の指標としても重要です。血清尿酸値には測定誤差や日内変動・季節変動などの生理的変動がみられること、食事や運動、精神活動などにも影響を受けることから、高尿酸血症の診断には複数回の測定が必要です。
- 病型を分類するためには、尿酸の産生量と排泄能を測定する必要があります。しかし、尿酸産生量は定量が困難なため、尿酸産生量と相関する指標である尿中尿酸排泄量を測定します。また、尿中への尿酸排泄率は、尿酸クリアランス(CUA)または尿酸クリアランス/クレアチニンクリアランス比(CUA/CCr)を指標として判定します。
- 病型分類に必要なこれらの指標の測定は、1日尿量で行う24時間法、数時間の尿量で測定可能な60分法などがあります。24時間法は、外来診療で実施することは困難であることから、通常60分法が行われます。
- 従来、こうして分類した病型に応じて尿酸降下薬を選択することが推奨されてきました。しかし、非プリンアナログ系尿酸生成抑制薬は高尿酸血症の病型にかかわらず、十分な血清尿酸値の降下作用を認めることから、従来よりも病型分類を行う必要性は減っているとされています。今後、病型分類の必要性は、合併症がある高尿酸血症の病態の理解やその最適な治療を考えるときなどに限られる可能性があります。

日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 診断と治療社 2018: 95-8
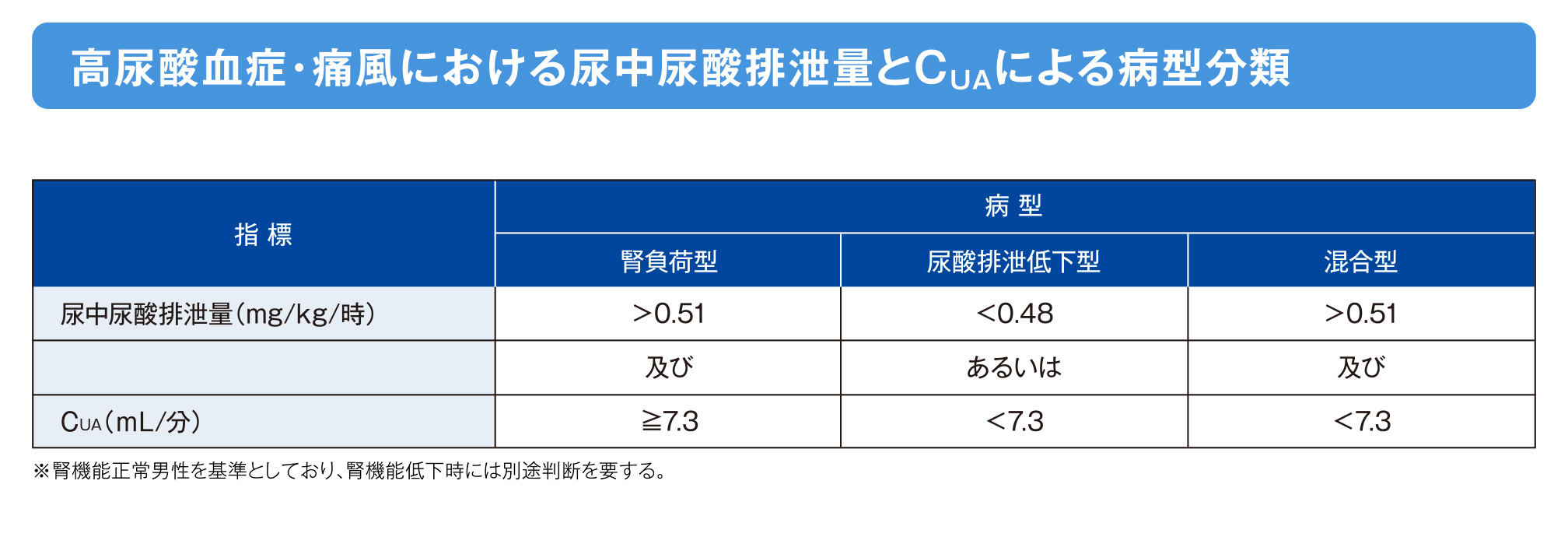
日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 診断と治療社 2018: 95-8より改変
随時尿による
病型分類「簡便法」とは?
- 一般の日常診療において、病型分類のために尿中尿酸排泄量と尿酸クリアランスの測定を行うことは必ずしも容易ではありません。そこで、随時尿(スポット尿)の尿中尿酸濃度/尿中クレアチニン濃度比で計測する簡便法も提案されています3)。
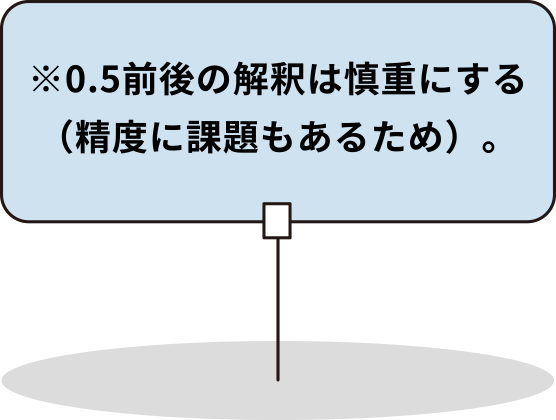
- 有用性の検討の結果、感度54%、特異度68%でした4)。精度面での課題は考慮する必要がありますが、あくまで簡便法であると考えれば選択肢の一つとなり得る方法と考えられます。
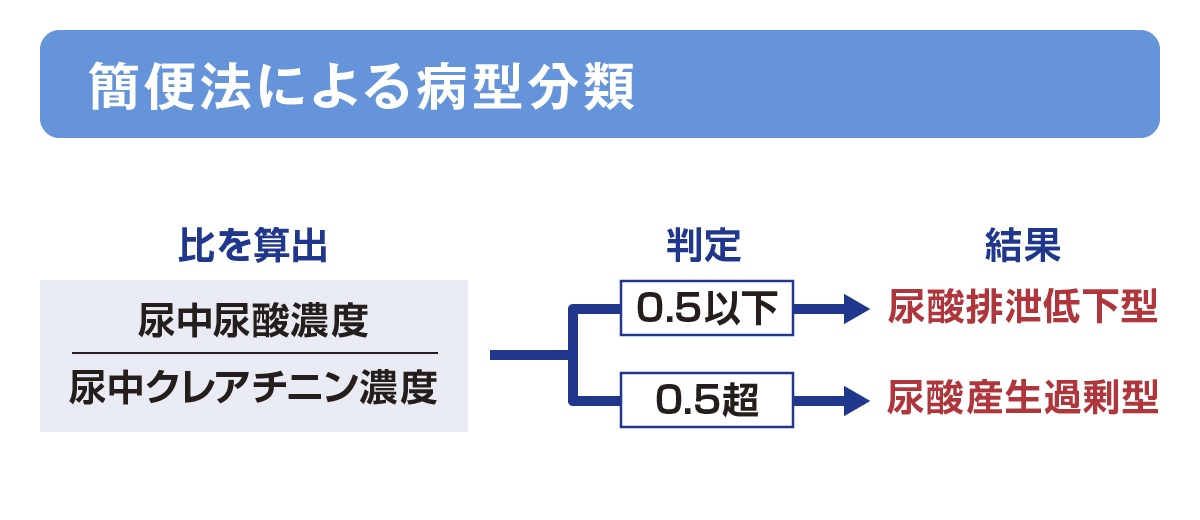
山中寿ほか医学と薬学1993 ; 29 : 1357-63より作図
簡便法実施の際のポイント
- 血清尿酸値に影響を及ぼす薬剤の服用は最低限1週間中止する。
- 痛風発作時の測定は避ける。
- 複数回測定する際は条件を一定にする。
山中寿 医薬の門 2004 ; 44 : 46-8より作図
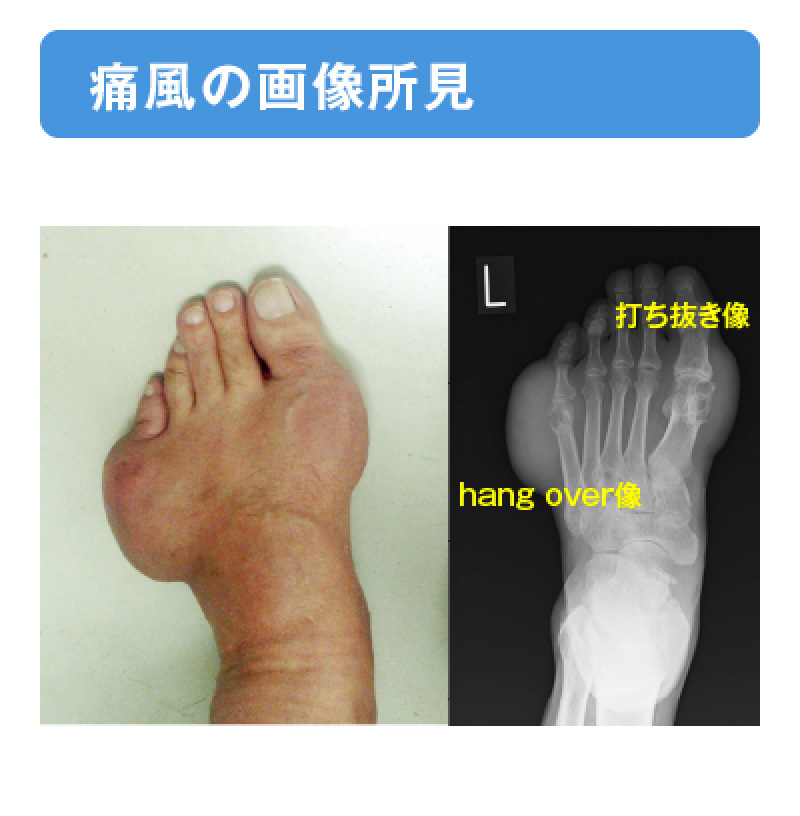
痛風の診断5,6)
痛風の確定診断は関節液中の尿酸塩結晶の検出です。
- 痛風は、高尿酸血症が長期間持続した結果、尿酸塩結晶が関節内・軟部組織内に析出、沈着することで起こります。
- 痛風には特徴的な臨床像があるため、診断に際しては病歴を十分聴取する必要があります。
- すでに高尿酸血症の診断を受けている患者が、典型的な急性関節炎発作を繰り返している場合や、明らかな痛風結節を認める場合は、容易に痛風と診断可能です。
- X線検査では、骨変化や骨変形の有無を検出可能です。進行した痛風において、辺縁が明瞭なpunced-out leision(骨打ち抜き像)やoverhanging(hang over像)などの特徴的所見を呈します。
- 痛風は、関節液中の白血球に貪食された尿酸塩結晶の検出が確定診断となります。関節液中の尿酸塩結晶は、補正偏光顕微鏡下で針状の負の複屈折性結晶として証明されますが、通常の顕微鏡においても観察可能です。
- 非侵襲的な画像検査としては、関節エコー検査、dual energy CT(DECT)があります。
- 関節エコー検査では、高輝度の軟骨表面の尿酸塩結晶沈着(double contour sign)や微小結節を検出可能であり、比較的疾患特異度が高く偽痛風や外反母趾などとの鑑別に有用とされます。
痛風の特徴的な臨床像
①中年男性に好発
②24時間以内にピークに達する急性単関節炎
③下肢(特に母趾中足趾節〈MTP〉)関節の罹患
④10日ほどで自然軽快し発作間歇期がある
⑤背景に高尿酸血症の存在
⑥無治療なら次第に発作が頻発・慢性化し痛風結節を生じる
日本痛風・尿酸核酸学会ガイドライン改訂委員会
高尿酸血症・痛風の治療ガイドライン 第3版 診断と治療社 2018: 99-101より作表
写真ご提供:国立病院機構 米子医療センター 病院長
久留 一郎 先生

写真ご提供:国立病院機構 米子医療センター 病院長
久留 一郎 先生
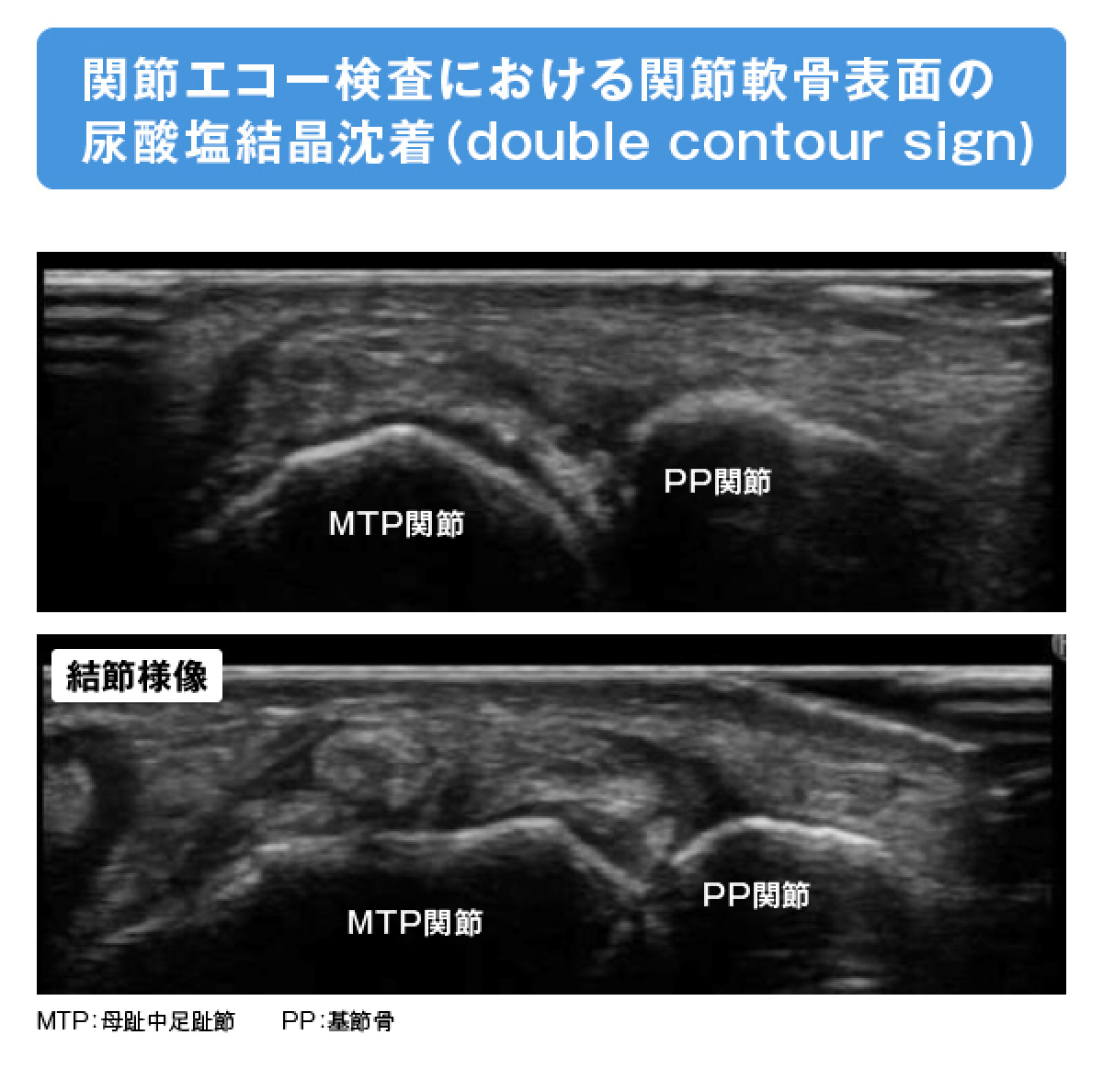
写真ご提供:国立病院機構 米子医療センター 病院長
久留一郎 先生
- DECTは、尿酸塩結晶と骨・石灰化病変を区別して描出可能であり、定性的な鑑別や結晶沈着の定量的な評価が可能です。ただし、検査可能な医療機関が限定され、撮像の標準化を要するという課題もあります。
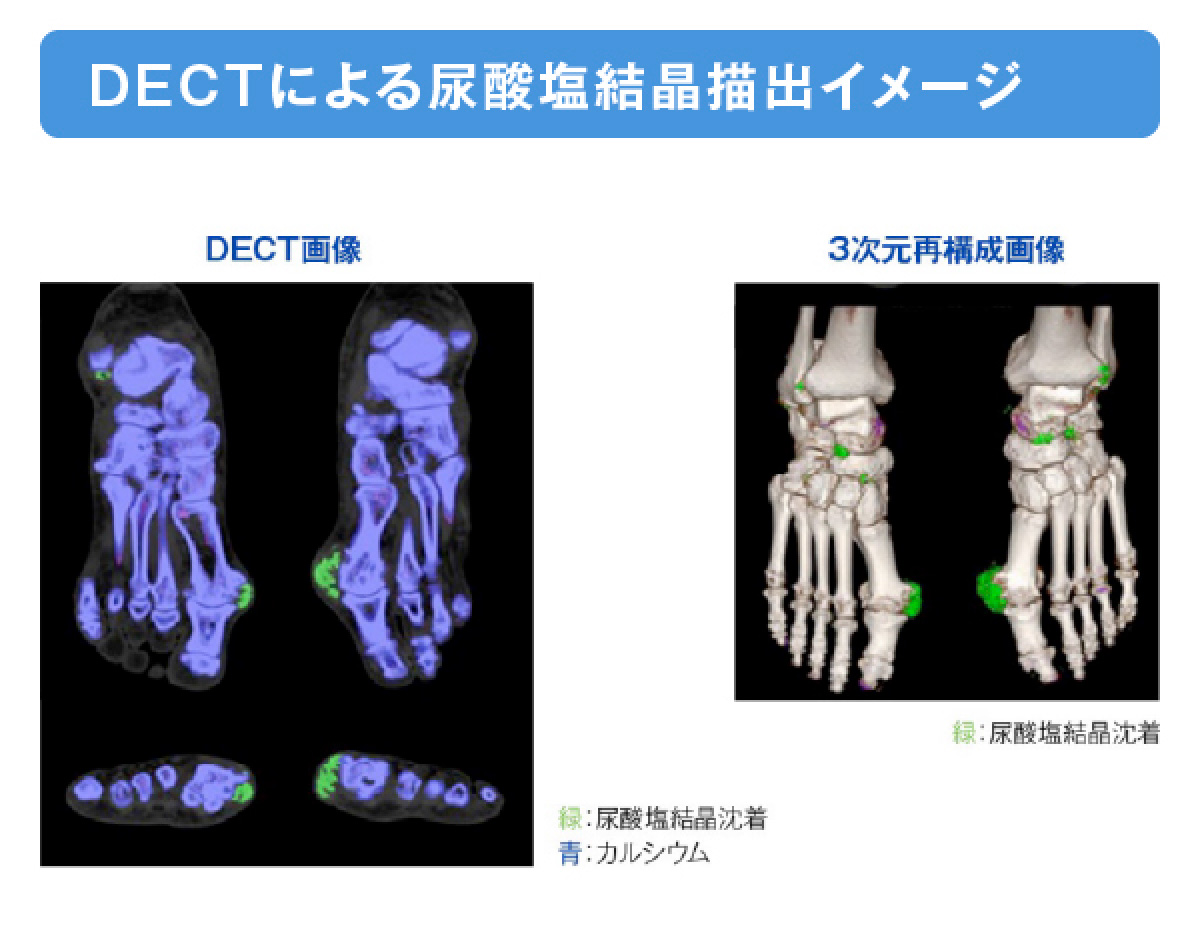
Lee KA, et al. Clin Rheumatol 2018;37:1351-8
二次性高尿酸血症・痛風7)
高尿酸血症・痛風では、基礎疾患や薬物投与などの明らかな原因が見出される二次性高尿酸血症・痛風の可能性があります。
- 基礎疾患、薬物投与などの明らかな原因が特定される高尿酸血症を二次性高尿酸血症といいます。
- 高尿酸血症・痛風の診断においては、詳細な問診、服薬歴、身体所見、検査所見などによって基礎疾患や薬物の服用による可能性を検討する必要があります。
- 二次性高尿酸血症の場合も、腎負荷型(尿酸産生過剰型と腎外排泄低下型)、尿酸排泄低下型、混合型に大別されます。

日本痛風・核酸代謝学会ガイドライン改訂委員会 2019年改訂高尿酸血症・痛風の治療ガイドライン 2018 : 102-5より作表
文献
1)日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン第3版 診断と治療社2018 : 92-4
2)日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 診断と治療社 2018 : 95-8
3)山中寿ほか 医学と薬学 1993 ; 29 : 1357-63
4)山中寿ほか 痛風と核酸代謝 2002 ; 26 : 74
5)日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 診断と治療社 2018 : 99-101
6)久留一郎著. Dr. ヒサトメのかかりつけ医のための高尿酸血症・痛風診療Q&A. 診断と治療社, 東京, 2021:pp49-50
7)日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 診断と治療社 2018 : 102-5










