高尿酸血症の治療指針1)
高尿酸血症・痛風の治療の原則は生活習慣の改善であり、必要に応じて薬物治療を導入します。
- 高尿酸血症・痛風治療には、薬物療法の有無に関わらず生活指導が重要です。
- 痛風関節炎を繰り返す患者や痛風結節を認める患者は、生活習慣の改善だけで体内の尿酸塩結晶蓄積を解消することは困難です。そのため、薬物治療を実施し、血清尿酸値6.0mg/dL以下に維持することが望ましいとされます。
- 無症候性高尿酸血症の場合は、合併症(腎障害、尿路結石、高血圧、虚血性心疾患、糖尿病、メタボリックシンドロームなど)がある場合は血清尿酸値8.0mg/dL以上、合併症がない場合は血清尿酸値9.0mg/dL以上で考慮されます。
- 腎負荷型(尿酸産生過剰型と腎外排泄低下型)、尿路結石の保有ないしは既往、また慢性腎臓病(CKD)ステージ4期以上の腎障害を合併する患者では尿酸産生抑制薬の投与が望ましいとされています。
- 合併症を有する無症候性高尿酸血症は、合併症の治療が優先されます。
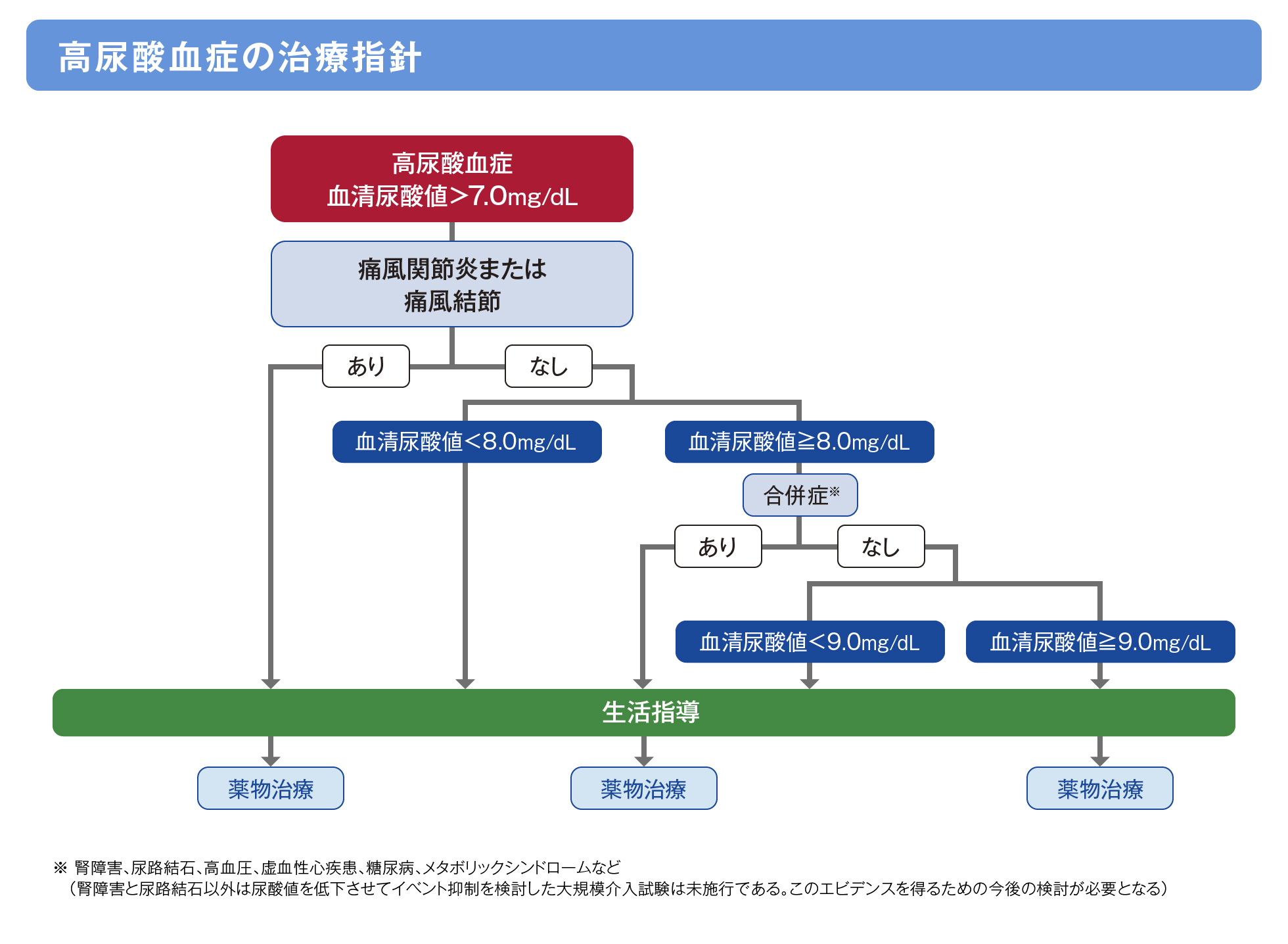
日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 2022年追補版 診断と治療社 2022:28-31
生活指導2)
生活指導は、食事療法、飲酒制限、運動療法の推奨が基本です。
食事療法
- 食事療法として推奨されるのは、適正なエネルギー摂取、プリン体・果糖の過剰摂取の回避、腎機能に応じた適切な飲水です。
- 肥満度指数(BMI)や体脂肪率と血清尿酸値との間には関連があることが報告されています3)。したがって、肥満を解消することで血清尿酸値の低下が期待されます。そのための食事療法としては、エネルギー摂取量を適正量に抑えることが重要です。

日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 2022年追補版 診断と治療社 2022:56-9より作表
- 食事中に含まれるプリン体の過剰摂取は、高尿酸血症や痛風の発症リスクを高めます。プリン体の1日摂取量は、400mg程度までに抑えることが推奨されます。食材に含まれるプリン体含有量を考慮し、食事指導にあたる必要があります。

日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 2022年追補版 診断と治療社 2022:56-9
- 果糖は代謝される際にプリン体の分解を亢進し、血清尿酸値を上昇させることが報告されています4)。果糖を多く含む甘味飲料や果物ジュースは控えるよう指導するのがよいでしょう。
- 尿路結石の予防として、尿アルカリ化と飲水が有効です。尿のアルカリ化には、クエン酸などの有機酸を含む野菜や果物などが推奨されます。また、飲水量は1日の尿量を2,000mL以上に保つことが目標とされています。ただし、慢性腎臓病(CKD)を合併した高尿酸血症・痛風患者では、水分摂取量を慎重に設定する必要があります。
飲酒制限
- アルコール摂取量によって高尿酸血症のオッズ比や、痛風の発症リスクが高まることが報告されています。
- アルコールは肝臓で代謝される際にATPを消費することから、過剰摂取時には内因性プリン分解が亢進して血清尿酸値が上昇すると報告されています。また、アルコール飲料に含まれるプリン体の血清尿酸値への影響も重要で、特にプリン体を多く含むビールは蒸留酒やワインよりも血清尿酸値を上昇させます。
- 血清尿酸値への影響を最低限に抑えるための、1回あたりのアルコール摂取量は以下の通りです。
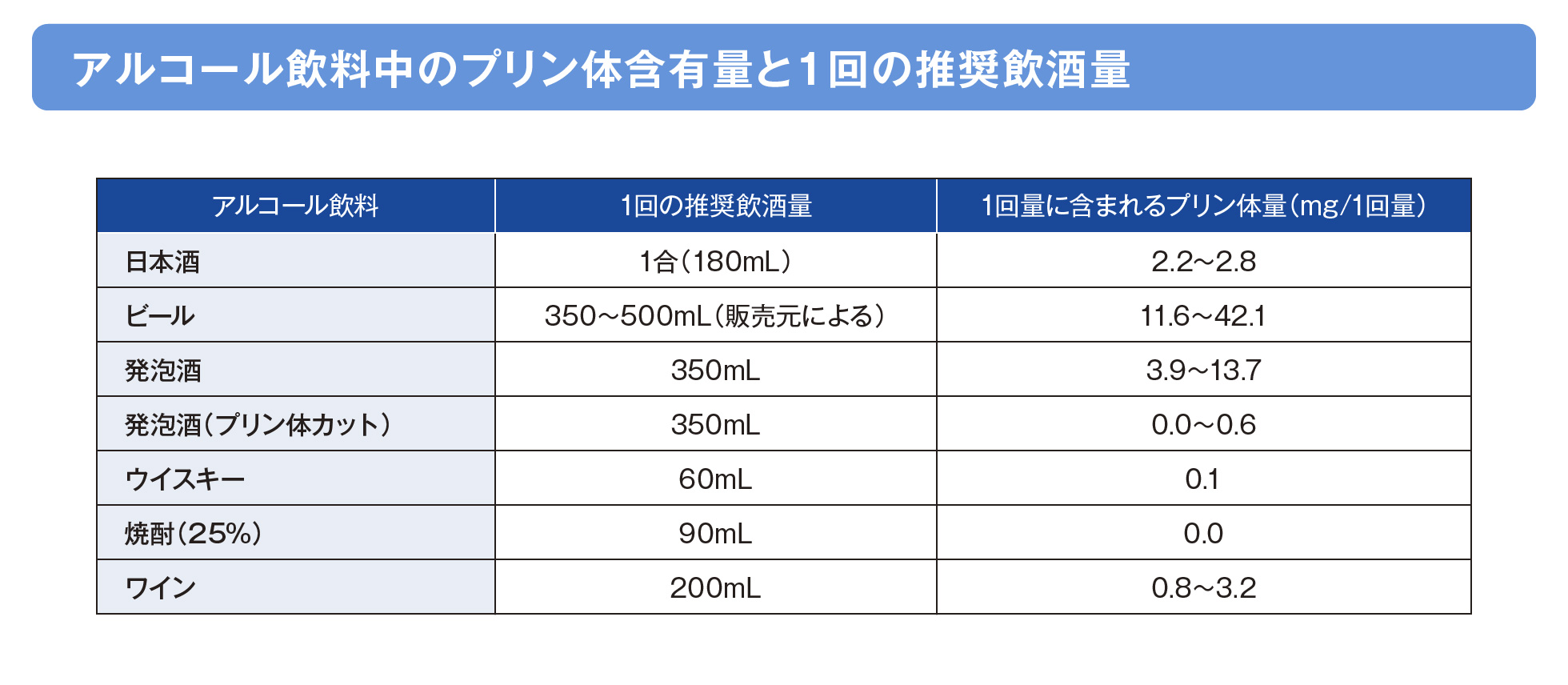
日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 診断と治療社 2018 : 162-3より作表
運動療法
- 運動は継続して行うことでインスリン抵抗性を是正し、メタボリックシンドロームの各構成要素を改善する効果をもたらすとされています。これによって血清尿酸値を低下させることが期待できます。
- 運動療法は有酸素運動とレジスタンス運動に分類され、どちらも有効です。ただし、運動負荷が重度なレジスタンス運動では血清尿酸値が上昇しやすいため、コントロール不良な痛風患者には運動負荷の軽度な有酸素運動が勧められます。有酸素運動を脈が少し速くなる程度に行い、少なくとも1日10分以上の運動を、合計1日30分以上または60分程度が目安です。

日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 2022年追補版 診断と治療社 2022:48-51より作表
薬物療法:尿酸降下薬の分類と特徴5)
尿酸降下薬は、尿酸生成抑制薬(プリン型キサンチン酸化還元酵素阻害薬、非プリン型キサンチン酸化還元酵素阻害薬)、尿酸排泄促進薬(非選択的尿酸再吸収阻害薬、選択的尿酸再吸収阻害薬)、尿酸分解酵素薬に大別されます。
- 高尿酸血症・痛風の治療において、尿酸値を低下させるために尿酸降下薬が使用されます。尿酸降下薬は、薬理作用に基づき、尿酸生成抑制薬(プリン型キサンチン酸化還元酵素阻害薬、非プリン型キサンチン酸化還元酵素阻害薬)、尿酸排泄促進薬(非選択的尿酸再吸収阻害薬、選択的尿酸再吸収阻害薬)、尿酸分解酵素薬に大別されます。
- 尿酸生成抑制薬は、プリン体から尿酸への変換に関与するキサンチン酸化還元酵素(XOR)の阻害により尿酸生成を抑制します。薬剤の構造により、プリン型キサンチン酸化還元酵素阻害薬と非プリン型キサンチン酸化還元酵素阻害薬に分類され、XORの阻害様式や選択性が異なるとされます。
- 尿酸排泄促進薬は、近位尿細管細胞に発現する尿酸トランスポーターを阻害する作用を有します。作用するトランスポーター、特にURAT1への選択性が異なる非選択的尿酸再吸収阻害薬と選択的尿酸再吸収阻害薬に分類されます。
- 尿酸分解酵素薬は、「がん化学療法に伴う高尿酸血症」にのみ適応があります。尿酸をより可溶性が高く腎臓から排出されやすいアラントインに分解することで、血清尿酸値を低下させる作用を有します。
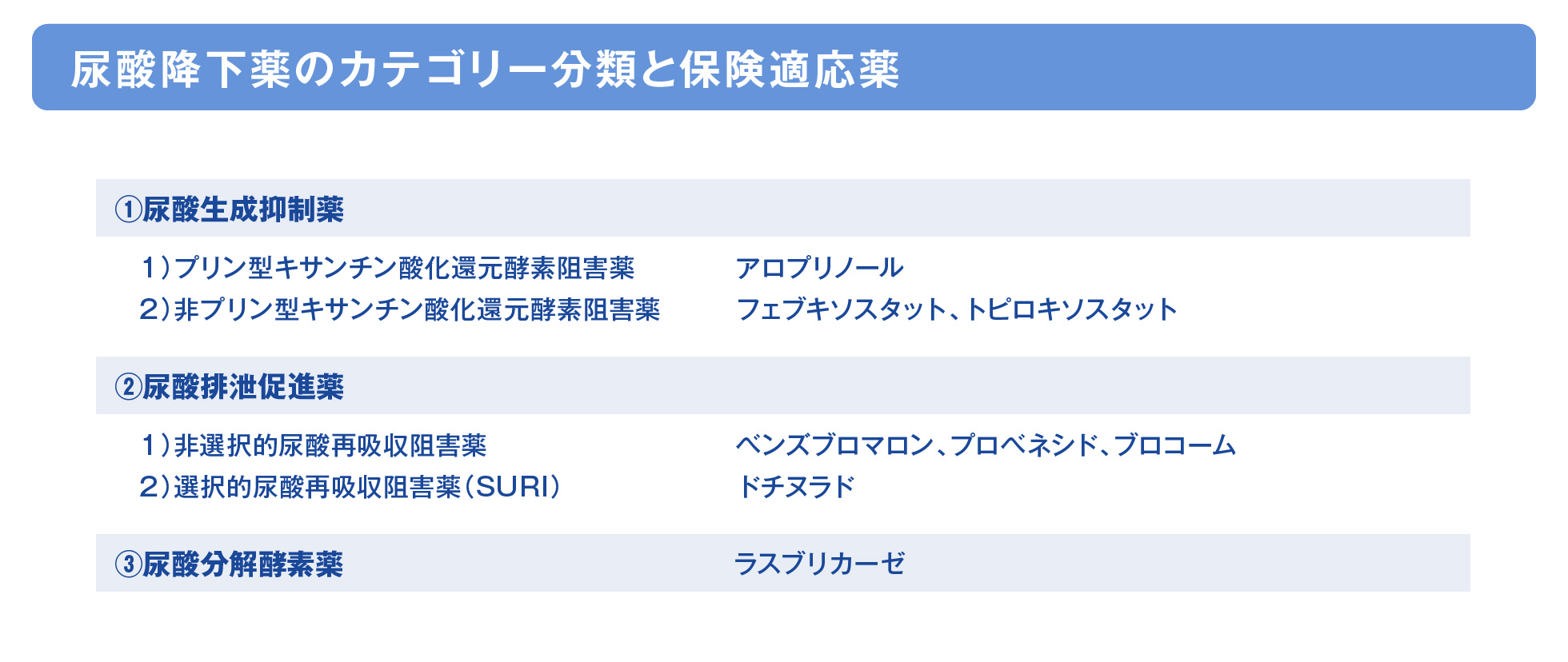
日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 2022年追補版 診断と治療社 2022:viii-ix
4. 痛風関節炎と痛風結節の治療1,6)
急性痛風関節炎が生じた場合は、できるだけ早く治療を開始し、症状が軽快したら速やかに治療を中止します。
痛風関節炎の治療
- 痛風関節炎は、急性単関節炎を呈することが多く、痛風発作と称されます。急性痛風関節炎の疼痛は強く、QOLを著しく損ない、労働生産性を低下させるため、原則的に薬物治療の適応となります。
- 痛風関節炎の治療目的は、炎症を消退させることにあり、非ステロイド系抗炎症薬(NSAID)、コルヒチン、グルココルチコイドなどが用いられます。
- 症状が現れたらできるだけ早期に治療を開始し、症状が消失したら速やかに中止します。
- 初めて痛風関節炎を起こした患者に対する尿酸降下薬の投与は、関節炎を完全に鎮静化してから開始すべきであり、投与量も血清尿酸値の降下幅ができるだけ小さくなるように最小量の投与量で開始し、1~2ヵ月ごとに漸増することが推奨されています。
- 尿酸降下薬の服用中に痛風関節炎が生じた場合、尿酸降下薬を中止することなく、投与を継続して痛風関節炎に対する治療を上乗せすることが勧められます。
痛風関節炎の予防
- 尿酸降下薬を開始すると、血清尿酸値が低下することで関節に沈着した尿酸塩結晶の表面が変化する、あるいは関節内に剥脱するため、痛風関節炎が起こることがあります。尿酸降下薬開始後の痛風関節炎は、患者のアドヒアランス低下につながる可能性があるため、事前に十分に説明をしておくことが重要です。

監修:国立病院機構 米子医療センター 病院長 久留 一郎 先生
- 尿酸降下薬は低用量から始めて、徐々に増量するようにします。
- 急性痛風関節炎が発症したときの対策として、抗炎症薬を患者が頓服できるように指導しておくこともあります。
- 痛風関節炎の予兆時にコルヒチンを頓服させることがあります。また、急性痛風関節炎が頻発している場合や、慢性関節炎のある患者では、尿酸降下薬開始後に3~6ヵ月コルヒチンを併用する「コルヒチンカバー」をすることがあります。コルヒチンを長期に投与することになるため、合併症や併用薬に注意する必要があります。
痛風結節の治療
- 痛風結節は、尿酸降下薬によって血清尿酸値を長期間低下させることで、結節内の尿酸塩結晶が減少し、結節の縮小あるいは消失、再発防止が可能です。
- 慢性結節性痛風痛風関節炎などの重症例では血清尿酸値の目標値は6.0mg/dL以下よりもさらに低く、5.0mg/dLとすることが推奨されています。
文献
1)日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 2022年追補版 診断と治療社 2022:28-31
2)日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 2022年追補版 診断と治療社 2022:56-9
3)疋田美穂 ほか 高尿酸血症と痛風 2002 ; 10 : 134-9
4)Yamamoto T, et al. Metabolism 1999 ; 48 : 520-4
5)日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 2022年追補版 診断と治療社 2022:24-7
6)日本痛風・尿酸核酸学会ガイドライン改訂委員会 高尿酸血症・痛風の治療ガイドライン 第3版 2022年追補版 診断と治療社 2022:14-7








